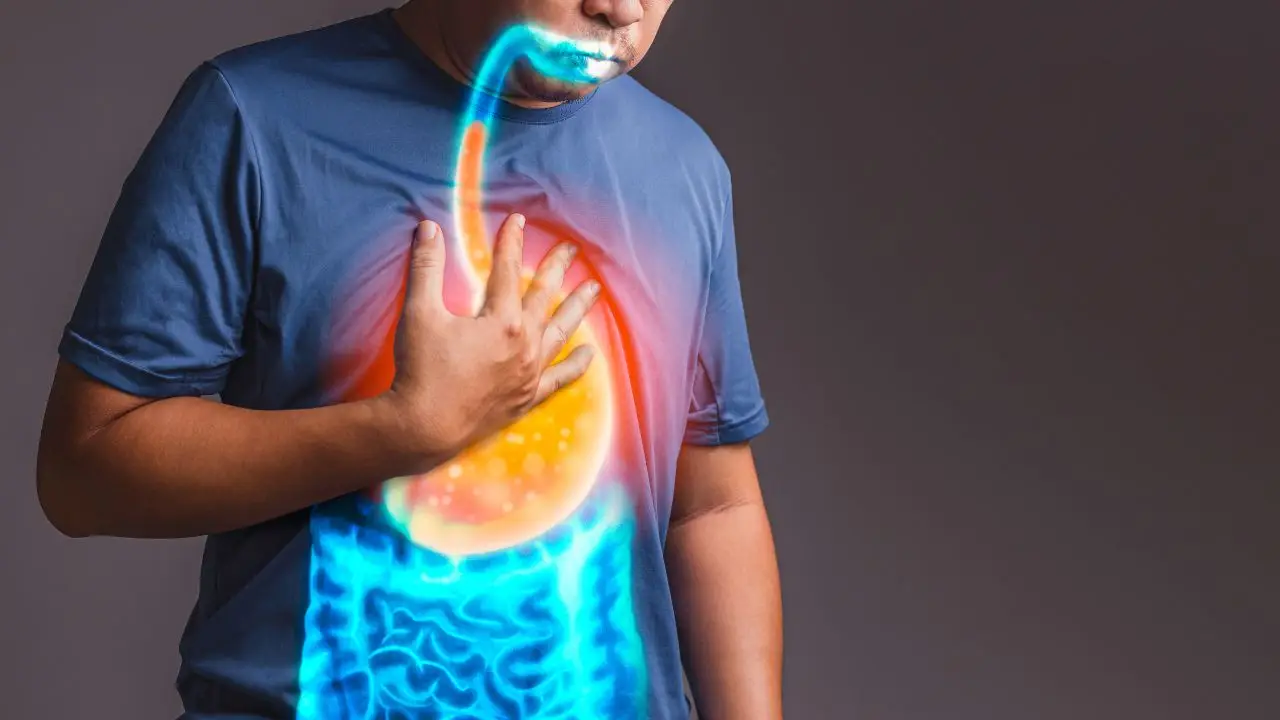
Il reflusso gastroesofageo rappresenta una patologia sempre più diffusa che può compromettere la qualità della vita, causando sintomi fastidiosi come bruciore retrosternale, rigurgito acido, tosse cronica e, talvolta, danni alla mucosa dell’esofago. I medici concordano che affrontarlo in modo efficace prevede un approccio integrato, che parte da una profonda revisione dello stile di vita e delle abitudini alimentari, fino a giungere, nei casi più severi, a trattamenti farmacologici o chirurgici.
Le basi della cura: cambiamenti nello stile di vita
L’intervento più immediato e consigliato per la maggior parte dei pazienti riguarda la modifica dello stile di vita e la correzione delle abitudini alimentari. Queste misure, secondo la maggior parte degli specialisti, possono ridurre in modo significativo la frequenza e l’intensità dei sintomi:
- Eliminare o ridurre cibi che favoriscono il reflusso, come cioccolato, caffè, alcolici, pomodori, agrumi, bevande gassate, menta, cibi grassi e fritti.
- Consumare pasti leggeri e frequenti, evitando gli eccessi e le grandi quantità, soprattutto nelle ore serali.
- Attendere almeno 2-3 ore prima di coricarsi dopo i pasti principali.
- Dormire con il busto leggermente sollevato, per prevenire la risalita dei succhi gastrici durante la notte.
- Adottare una regolare attività fisica moderata, che contribuisce al mantenimento di un peso corporeo ottimale.
- Eliminare fumo e alcol, abitudini che peggiorano la sintomatologia e danneggiano la mucosa esofagea.
È importante sottolineare quanto la perdita di peso anche modesta, nei pazienti in sovrappeso, possa migliorare significativamente i sintomi del reflusso.
I farmaci: come e quando assumerli
Quando gli accorgimenti dietetici e comportamentali non risultano sufficienti a controllare i sintomi, i medici possono prescrivere terapie farmacologiche mirate. I principali gruppi di farmaci utilizzati sono:
- Inibitori della pompa protonica (IPP): come omeprazolo, lansoprazolo, pantoprazolo e altri. Questi rappresentano la terapia di prima scelta perché riducono in modo efficace la produzione di acido gastrico, permettendo la guarigione della mucosa esofagea e il controllo dei sintomi.
- Antagonisti dei recettori H2: riducono anch’essi la secrezione acida, ma con minor efficacia rispetto agli IPP. Possono essere prescritti nei casi lievi o come alternativa in caso di intolleranza agli IPP.
- Procinetici: favoriscono lo svuotamento gastrico e migliorano la motilità, riducendo la persistenza del cibo nello stomaco, uno dei fattori scatenanti del reflusso. Farmaci come domperidone e metoclopramide appartengono a questa categoria.
- Antiacidi: prodotti da banco che agiscono rapidamente neutralizzando temporaneamente l’acidità gastrica. Sono utili per un sollievo immediato dei sintomi, ma non rappresentano una soluzione a lungo termine.
- Protettori della mucosa: aiutano a difendere la mucosa esofagea dall’aggressione degli acidi.
- Alginati: creano una barriera galleggiante sul contenuto gastrico che ostacola la risalita dei liquidi acidi nell’esofago.
Il trattamento farmacologico viene deciso e monitorato dal medico in base alla gravità e alla frequenza dei sintomi e all’eventuale presenza di complicanze, come l’esofagite. È fondamentale seguire alla lettera le indicazioni fornite, sia in termini di dosaggio sia per quanto riguarda i tempi di assunzione.
Quando è necessario un intervento più invasivo?
Nei casi in cui la terapia farmacologica e le modifiche dello stile di vita siano inefficaci, o quando siano presenti alterazioni anatomiche rilevanti, si considerano opzioni più invasive, quali la chirurgia o particolari procedure endoscopiche. Gli interventi chirurgici oggi vengono effettuati prevalentemente con tecniche mini-invasive, come la fundoplicatio, in cui una parte dello stomaco viene avvolta attorno all’esofago per rafforzare il cardias e prevenire il reflusso degli acidi.
Le procedure endoscopiche innovative, come la radiofrequenza applicata alla giunzione esofago-gastrica o l’utilizzo del suturatore endoluminale, rappresentano passi avanti nella gestione dei casi refrattari ai farmaci e permettono un trattamento meno invasivo rispetto alle tecniche chirurgiche tradizionali. Tuttavia, anche dopo un intervento chirurgico, spesso è necessario proseguire con una terapia farmacologica di supporto, seppure a dosaggi ridotti.
La gestione personalizzata e il ruolo della prevenzione
Il successo nella cura del reflusso gastroesofageo dipende dalla personalizzazione dell’approccio terapeutico: ogni paziente può rispondere in modo diverso alle terapie e spesso è necessario un certo tempo per trovare la strategia più efficace. Fondamentale è il monitoraggio periodico dei sintomi e, nei casi di malattia cronica, l’esecuzione di esami di controllo, come la gastroscopia, per valutare eventuali danni alla mucosa esofagea e prevenire complicanze.
Nel percorso di cura, è importante anche tenere conto degli effetti collaterali dei farmaci, specialmente quando la terapia viene protratta per lunghi periodi; per questo motivo, la supervisione del medico è sempre indispensabile.
Prevenzione e qualità della vita
Anche chi non soffre di reflusso o ha avuto episodi lievi può trarre beneficio dalle stesse regole che i medici suggeriscono per la cura: alimentazione equilibrata, controllo del peso, attività fisica e il rifiuto di abitudini dannose proteggono non solo contro il reflusso, ma anche da molte altre patologie gastroenteriche.
In conclusione, gli specialisti affermano che il vero “metodo migliore” per curare il reflusso gastroesofageo non consiste in un singolo rimedio, ma in una combinazione integrata di modifiche comportamentali, terapie farmacologiche e, nei casi selezionati, approcci chirurgici o endoscopici. La personalizzazione e il monitoraggio costante rappresentano il percorso più efficace e duraturo per migliorare la salute e il benessere dei pazienti.